Wie im Newsfeed „Lange drauf gewartet: Erweiterung der MS-Leitlinie um wichtige Faktoren“ Ende März angekündigt, wollen wir uns etwas intensiver mit der MS-Leitlinie beschäftigen, die inzwischen mindestens einmal jährlich geprüft und aktualisiert wird und damit eine „Living-Guideline“ sein soll.

Bis die Neuerungen in der neurologischen Praxis umgesetzt sind, ist es von Vorteil, wenn die Betroffenen ihre Rechte kennen – insbesondere in Bezug auf die neu aufgenommenen Kapiteln C „Lebensstil-Management“ und H „Patientenzentrierte Kommunikation“.
C1. Körperliche Aktivität und Bewegungstherapie
Beginnen wir – ganz Life-SMS-like – mit dem Lebensstilmanagement, wo unter „C1 Körperliche Aktivität, Sport und Training“ steht:
„Empfehlung C1 (starker Konsens):
Ab dem Zeitpunkt der Diagnose soll jede Person mit MS über den Nutzen von Kraft‐und Ausdauertraining sowie über aktuelle Empfehlungen für körperliche Aktivität informiert werden. Bis EDSS 7.0 sollen nach WHO-Empfehlung minimal 75 Minuten intensives oder 150 Minuten moderates Ausdauertraining in der Woche erfolgen. Idealerweise sollte regelmäßig eine Erhebung des Fitnessstatus erfolgen. Das Ausmaß der körperlichen Aktivität sollte immer wieder abgefragt werden, um hier motivational wirksam werden zu können.“
Hier wird also der Terminus „informiert“ verwendet.
Weiter oben (oberhalb der hier zitierten Passage) wird so formuliert:
„Bewegungstherapie wird idealerweise ärztlich verordnet und durch einen Fachtherapeut oder eine Fachtherapeutin geplant und angeleitet.“
Oft bekamen bisher viele Neu-Diagnostizierte (und oft auch andere MS-Betroffene) bei Nachfrage nach einer Verordnung von regelmäßiger KGG (also Krankengymnastik am Gerät, was Krafttraining unter therapeutischer Anleitung ist) eine ablehnende Antwort in der Neurologie-Praxis ihres Vertrauens. Oder 2 x jährlich eine Verordnung über je 6 bis maximal 12 Einheiten pro Verordnung – womit man nicht weit kommt.
Dabei ist schon seit langem bekannt, dass die allgemeine Gebrechlichkeit und das Risiko von Stürzen geringer ist, je mehr die Muskulatur trainiert ist – am besten schon vor einer MS-bedingten Einschränkung!
Weil Krafttraining nicht nur die Muskelkraft, sondern auch die Balance und motorische Alltagskompetenz verbessern kann und die allgemeine Mobilität ggf. länger erhalten bleiben kann.
Und Hinweise, dass Training die mentale Gesundheit und Lebensqualität bei MS verbessert, gab es auch schon sehr lange.
Nun endlich dürften also mehr MS-Diagnostizierte Chancen auf regelmäßigere Verordnungen für KGG haben – zumindest, wenn Sie proaktiv danach fragen.
| Folgende Detailempfehlungen zu diesem Kapitel stehen übrigens der Living Guideline: MS-Trainingsempfehlungen (nach Kalb 2020) • EDSS 0 – 6.5: Aerobes Training: 2-3x / Woche à 10-30 Minuten bei moderater Intensität (40–60% der maximalen Sauerstoffaufnahmekapazität bzw. maximalen Herzfrequenz) kombiniert mit 2-3x / Woche Krafttraining (5-10 Übungen mit je 8-15 Wiederholungen) sowie Beweglichkeits- und Balancetraining. Intensives aerobes Training: bis zu 5x / Woche à 40 Minuten mit 80% der maximalen Sauerstoffaufnahmekapazität bzw. maximalen Herzfrequenz, zusätzlich Hochintensitäts-Intervalltraining 1x / Woche mit 5 Intervallen von 30-90 Sekunden mit 90-100% der maximalen Herzfrequenz. Angestrebt werden sollten zusätzlich 150 Minuten in der Woche aktiver Lebensstil, bsp. mindestens 7500 Schritte / Tag. • Ab EDSS 7.0: Tägliches Training bis zu 20 Minuten, evtl. unterteilt in mehrere Einheiten oder auch ein Intervalltraining mit 6x 3 Minuten Belastung empfohlen. Zusätzlich wird Atemtraining und Beweglichkeitstraining empfohlen. |
C.2 Ernährung und Gewicht
Kommen wir zum nächsten Kapitel „Ernährungs- und Gewichtsmanagement“, welches auch die Rolle des Mikrobioms und des Darms als immunologisches Organ erwähnt und die negativen Auswirkungen von Übergewicht und Adipositas auf den Krankheitsverlauf adressiert.
Im Wesentlichen entsprechen nun die Ernährungsempfehlungen denen, die hier bei Life-SMS schon seit vielen Jahren publiziert werden: eine pflanzenbetonte Kost (Gemüse, Obst, Hülsenfrüchte, Vollkornprodukte), die Bevorzugung von Fetten aus Pflanzenölen (Olivenöl, Leinöl, Kokosfett), Nüssen und Fisch sowie Omega-3-Öl aus Algen und moderate Mengen an Milchprodukten. Kritisch zu bewerten ist die ausschließliche Orientierung an den Empfehlungen der Deutschen Gesellschaft für Ernährung (DGE), die zu kohlenhydratlastig sind. Besser ist es, sich an der MIND-Diät, der A.oder der mediterranen Ernährungsweise zu orientieren.
.Im Wesentlichen entsprechen nun die Ernährungsempfehlungen denen, die hier bei Life-SMS schon seit vielen Jahren publiziert werden: eine pflanzenbetonte Kost (Gemüse, Obst, Hülsenfrüchte, Vollkornprodukte), die Bevorzugung von Fetten aus Pflanzenölen (Olivenöl, Leinöl, Kokosfett), Nüssen und Fisch sowie Omega-3-Öl aus Algen und moderate Mengen an Milchprodukten.
| Wortwörtlich steht in der Leitlinie: Als Orientierung können die 2024 aktualisierten lebensmittelbasierten Ernährungsempfehlungen für Deutschland der Deutschen Gesellschaft für Ernährung (DGE) dienen. Das 11-Punkte-Konzept dieser Empfehlungen umfasst: 1. Am besten Wasser trinken 2. Obst und Gemüse – viel und bunt 3. Hülsenfrüchte und Nüsse regelmäßig essen 4. Vollkorn ist die beste Wahl 5. Pflanzliche Öle bevorzugen 6. Milch und Milchprodukte jeden Tag 7. Fisch jede Woche 8. Fleisch und Wurst – weniger ist mehr 9. Süßes, Salziges und Fettiges – besser stehen lassen 10. Mahlzeiten genießen 11. In Bewegung bleiben und auf das Gewicht achten |
Kritisch zu bewerten ist die ausschließliche Orientierung an den Empfehlungen der Deutschen Gesellschaft für Ernährung (DGE), die viel zu kohlenhydratlastig sind. Besser ist es, sich an der MIND-Diät, der A.D.A.M-Diät oder der mediterranen Ernährungsweise zu orientieren.
Punkt 6 können wir aus guten Gründen bei MS jedoch nur eingeschränkt empfehlen. Schauen Sie dazu – und zu weiteren ausführlichen Hinweisen – gerne den Ernährungsbereich der Life-MS Mind-Map an.

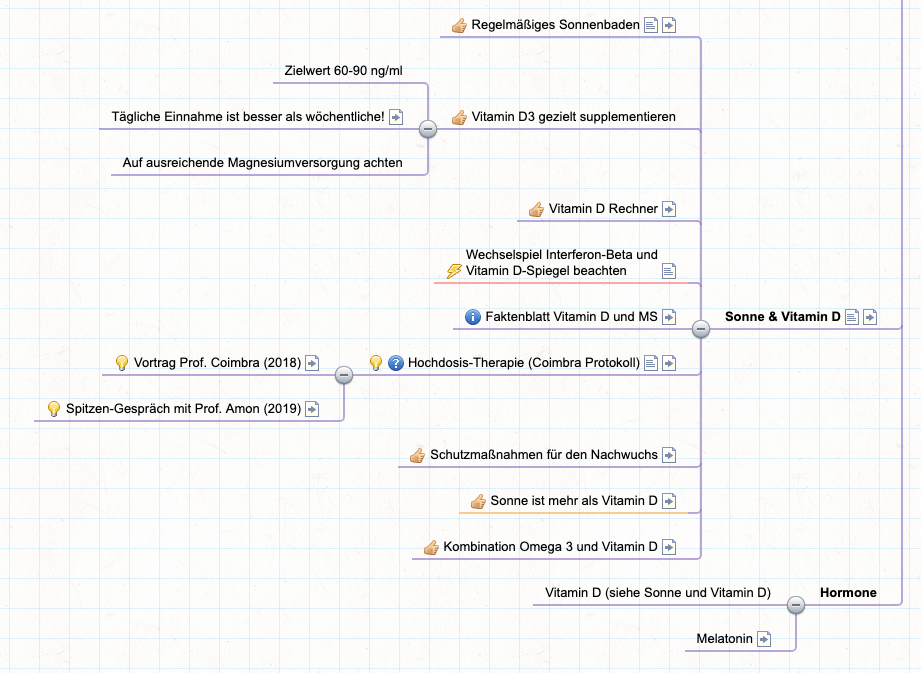
C.3 Vitamin D
Hier werden zwar (endlich) Empfehlungen zur Vitamin-D-Supplementierung gegeben und darauf hingewiesen, dass die Dosierung individuell angepasst werden sollte. Der angegebene Zielbereich ist bei Multiple Sklerose aber definitiv zu vorsichtig angesetzt:
| Vitamin-D-Serumspiegel (25-Hydroxy-Cholecalciferol) in nmol/l (μg/l bzw. ng/ml) Suboptimale Versorgung: 30 – < 50 (12 – < 20) Zielbereich: 50-125 (20-50) Empfehlung (starker Konsens): Bei Patientinnen und Patienten mit Multipler Sklerose sollte der Vitamin-D-Spiegel überprüft werden. Besteht ein Mangel, soll dieser ausgeglichen werden, idealerweise durch eine tägliche oder wöchentliche medikamentöse Supplementation. |
Bei Life-SMS bevorzugen wir – aus studienbasierten Gründen – bei MS einen Zielbereich von 60-90 ng/ml 25-Hydroxy-Cholecalciferol – und ganz klar besser eine tägliche statt wöchentliche (oder gar monatliche) Einnahme!
Schließlich ist Vitamin D (trotz des irreleitenden Namens, der noch von der früheren falschen Einsortierung herrührt) ein Hormon und führt bei nicht regelmäßiger Einnahme daher zu Hormonschwankungen. Allenfalls eine Substitution „nur alle 2-3 Tage“ kann der Körper tolerieren, wenn man nicht täglich möchte, aber dann sollte man auch keinen Einnahmezeitpunkt vergessen.
Gut hingegen ist, dass man mit der Empfehlung, dass der Vitamin-D-Spiegel überprüft werden sollte, nun ein Anrecht darauf geltend machen können sollte – wenn auch leider nur, bis ein „Mangel“ behoben ist (der eigentlich viel höher angesetzt sein müsste; nämlich direkt unterhalb des sinnvollen Zielbereichs bei MS).
Schauen Sie gerne auch hier in unserer Mind-Map die Detailinfos zum Thema Vitamin D (und Sonne):
Fazit
Gut, dass inzwischen auch Lebensstiländerungen Eingang in die offizielle Leitlinie zu Multiple Sklerose gefunden haben.
Betroffene, die bereits Krafttraining in einem physiologisch betreuten Training absolvieren, haben nun eher die Chance, dies regelmäßig(er) auf Krankenkassenkosten machen zu dürfen. Das sollte natürlch niemanden davon abhalten, nachdem eine Anleitung durch eine Physiotherapeutin oder Physiotherapeuten erfolgt ist, zuhause das Krafttraining eigenverantwortlich fortzusetzen.
Betroffene, die eine Ernährungsänderung in Angriff genommen haben oder dies wollen, haben eher die Chance, dafür in der Arztpraxis zumindest nicht mehr belächelt zu werden; und jenen, die ihren Vitamin-D-Status wissen wollen, dürfte dies dort nicht mehr so einfach verwehrt werden.
In einem der nächsten Newsfeeds schauen wir gerne auf weitere relevante Änderungen in dieser Living Guideline und ihre Bedeutung für Menschen mit Multipler Sklerose.
Bleiben Sie also wie gewohnt neugierig auf diesen Kanal und uns treu!
Ihr Team von Life-SMS
Quelle:
Zur Vertiefung einzelner Aspekte:
Übersicht zu Lebensstil-Faktoren bei MS: Die Life-MS Mind-Map
Bilder:
- 2 Screenshots mit dem jeweiligen Themenbereich der Life-MS Mind-Map
- Titelfoto: Infografik zur neuen MS-Leitlinie mit Fokus auf Kapitel C1 bis C3: körperliche Aktivität und Bewegungstherapie, Ernährung und Gewicht sowie Vitamin D. Gestaltet mit ChatGPT 30.5.2026
Und wenn Sie helfen wollen, dass Life-SMS Ihnen weiterhin wertvolle Informationen bereitstellen kann, dass unser Projekt weiterlebt, unterstützen Sie uns über drei einfache Wege!
 |
 |

![ine Infografik mit dem Titel „NEUE MS-LEITLINIE: LEBENSSTIL & KOMMUNIKATION“. Die Grafik ist in zwei Hauptbereiche unterteilt, die durch einen Pfeil mit der Aufschrift „GANZHEITLICHER THERAPIEANSATZ“ verbunden sind.
Der linke Bereich (hellblau umrandet) trägt den Titel „KAPITEL C: LEBENSSTIL-MANAGEMENT“. Er enthält sechs Unterpunkte mit Icons und Text:
KÖRPERLICHE AKTIVITÄT (Icon: Läufer, Fahrrad, Hantel): Regelmäßiger, angepasster Sport; Verbessert Funktion & Lebensqualität.
ERNÄHRUNG & GEWICHT (Icon: Obst, Gemüse, Fisch, Waage): Ausgewogen nach Standards; Fokus: Darmgesundheit & Mikrobiom; Vermeidung von Übergewicht.
VITAMIN D (Icon: Sonne, Tablettenflasche): Klare Empfehlung zur Supplementierung; Dosis individuell anpassen.
OSTEOPOROSE-VORSORGE (Icon: Knochen, Lupe): Screening ab 50 Jahren (Männer) / Menopause (Frauen).
MENTALE GESUNDHEIT (Icon: Gehirn, Glühbirne, Wellen): Stressmanagement-Techniken; Entspannungsverfahren; Resilienztraining.
GENUSSGIFTE: RAUCHEN (Icon: Durchgestrichene Zigarette): Signifikanter Risikofaktor; Vermeidung: Schubrate & Progression; Auch Passivrauchen anerkannt!
Der rechte Bereich (orange umrandet) trägt den Titel „KAPITEL H: PATIENTENZENTRIERTE KOMMUNIKATION“. Er enthält zwei Hauptpunkte:
GEMEINSAME ENTSCHEIDUNG (Icon: Zwei Personen am Tisch im Gespräch): Arzt und Patient entscheiden zusammen; Keine Entscheidungen über Kopf der Patienten hinweg.
PATIENT-EMPOWERMENT (Icon: Person auf Berggipfel mit Flagge): Befähigung zu informierter Therapiewahl; Abwägung individueller Nebenwirkungen; Erhöht Compliance & Erfolg.
Unten rechts befindet sich ein Logo mit dem Text „Grafik für Life-SMS“. Am unteren Rand steht in eckigen Klammern: „[nach aktuellen MS-Leitlinien]“.](https://lifesms.blog/wp-content/uploads/2026/03/2026-03-28-life-sms-leitlinie-i.png?w=1024)





Du muss angemeldet sein, um einen Kommentar zu veröffentlichen.