Coenzym Q10 wird seit einigen Jahren als möglicher Baustein in der Begleitung von Multipler Sklerose diskutiert. Doch was steckt wirklich dahinter? Wir schauen uns an, welche Rolle dieses körpereigene Molekül im Energiestoffwechsel spielt und warum es gerade bei neurologischen Erkrankungen in den Fokus rückt. Dabei interessiert uns vor allem die Frage, ob eine gezielte Supplementierung tatsächlich einen Unterschied machen kann. Wir ordnen die aktuelle Studienlage ein und zeigen, wo Chancen liegen und wo Grenzen bestehen.
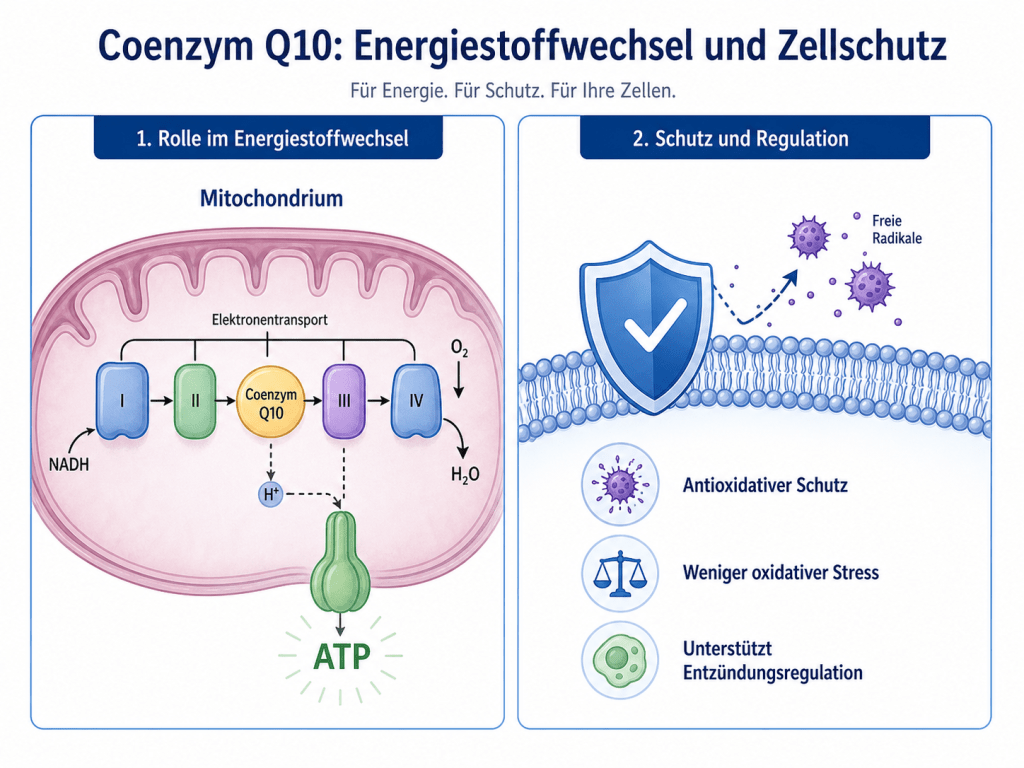
Coenzym Q10: Rolle im Energiestoffwechsel und Nervensystem
Coenzym Q10 ist ein zentraler Bestandteil der Energieproduktion in unseren Zellen (siehe Abbildung). Es wirkt in den sogenannten Mitochondrien, den „Kraftwerken“ der Zellen, die für die Bereitstellung von Energie verantwortlich sind. Dort ist Coenzym Q10 an der sogenannten Atmungskette beteiligt, einem mehrstufigen Prozess, bei dem Nährstoffe in Energie umgewandelt werden. Diese Energie liegt in Form von Adenosintriphosphat (ATP) vor, das als universeller Energieträger nahezu alle Körperfunktionen antreibt. Coenzym Q10 übernimmt dabei die Aufgabe eines Elektronentransporters, es hilft also dabei, geladene Teilchen zwischen verschiedenen Stationen der Atmungskette weiterzuleiten und so die Energieproduktion aufrechtzuerhalten.
Chemisch handelt es sich bei Coenzym Q10, auch Ubichinon genannt, um eine körpereigene Substanz, die in nahezu allen Zellen vorkommt. Der Name „Ubichinon“ leitet sich von „ubiquitär“ ab, was „überall vorkommend“ bedeutet. Der Körper kann Coenzym Q10 selbst herstellen, gleichzeitig nehmen wir es in kleineren Mengen auch über die Nahrung auf. Mit zunehmendem Alter oder bei bestimmten Erkrankungen kann die körpereigene Produktion jedoch abnehmen.
Gleichzeitig besitzt Coenzym Q10 eine zweite wichtige Funktion: Es wirkt als fettlösliches Antioxidans. Das bedeutet, es schützt Zellstrukturen, insbesondere die Zellmembran und die Mitochondrien selbst, vor sogenannten freien Radikalen. Diese aggressiven Moleküle entstehen unter anderem durch Stoffwechselprozesse und können zu oxidativem Stress führen, einem Zustand, bei dem die zelleigenen Schutzsysteme überfordert sind. Gerade im Nervensystem, das einen hohen Energiebedarf hat und besonders empfindlich auf solche Belastungen reagiert, spielt dieser Schutz eine entscheidende Rolle [1], [2].
Aus verschiedenen Untersuchungen wissen wir, dass bei neurologischen Erkrankungen häufig sowohl die Energieproduktion in den Mitochondrien eingeschränkt ist als auch oxidativer Stress verstärkt auftritt. Diese Kombination kann langfristig zur Schädigung von Nervenzellen beitragen. Vor diesem Hintergrund erscheint der Einsatz von Coenzym Q10 biologisch plausibel, also wissenschaftlich nachvollziehbar, um sowohl die Energieversorgung der Zellen zu unterstützen als auch sie vor Schäden zu schützen. Ob und in welchem Ausmaß sich daraus konkrete klinische Vorteile bei Multipler Sklerose ergeben, wird derzeit noch untersucht, aber es gibt erste vielversprechende Ergebnisse.
Krankheitsmechanismen der Multiplen Sklerose und oxidative Belastung
Multiple Sklerose ist eine chronisch-entzündliche Erkrankung des zentralen Nervensystems, bei der das Immunsystem körpereigene Strukturen angreift. Im Zentrum stehen dabei die Myelinscheiden, das sind schützende Hüllen um die Nervenfasern, die eine schnelle Weiterleitung von Nervenimpulsen ermöglichen. Werden diese Strukturen geschädigt, kommt es zu einer gestörten Signalübertragung, was die typischen neurologischen Symptome erklärt. Neben dieser immunologischen Komponente rückt zunehmend ein weiterer Mechanismus in den Fokus: die Rolle von oxidativem Stress und einer gestörten Funktion der Mitochondrien.
Oxidativer Stress beschreibt ein Ungleichgewicht zwischen schädlichen Molekülen, den sogenannten freien Radikalen, und den körpereigenen Schutzsystemen. Diese freien Radikale können Zellstrukturen angreifen und langfristig zu Schäden führen. Gerade im Gehirn ist dieses Gleichgewicht besonders empfindlich, da Nervenzellen einen hohen Energiebedarf haben und gleichzeitig nur begrenzte Regenerationsmöglichkeiten besitzen. Untersuchungen zeigen, dass bei Multipler Sklerose vermehrt Marker für oxidativen Stress nachweisbar sind, was darauf hinweist, dass diese Prozesse aktiv an der Krankheitsentwicklung beteiligt sind.
Parallel dazu wird eine gestörte Funktion der Mitochondrien beobachtet. Diese „Kraftwerke“ der Zellen sind für die Energieproduktion verantwortlich. Wenn ihre Funktion eingeschränkt ist, kann es zu einem Energiemangel in den Nervenzellen kommen. Diese Unterversorgung macht die Zellen anfälliger für Schäden und kann entzündliche Prozesse zusätzlich verstärken. Wir sehen also eine Kombination aus Entzündung, Energiemangel und oxidativer Belastung, die sich gegenseitig beeinflussen und die Krankheitsdynamik antreiben können.
Vor diesem Hintergrund wird verständlich, warum Substanzen wie Coenzym Q10 wissenschaftlich diskutiert werden. Sie setzen genau an diesen Mechanismen an, indem sie sowohl die Energieproduktion unterstützen als auch antioxidative Eigenschaften besitzen. Dennoch gilt es, diese theoretischen Überlegungen klar von klinisch belegten Effekten zu trennen, da die Komplexität der Erkrankung eine einfache Übertragung biologischer Mechanismen auf therapeutische Ergebnisse nicht immer zulässt [1], [2].
Coenzym Q10 bei Multipler Sklerose: Ergebnisse aus Studien
Coenzym Q10 wird in klinischen Studien bei Multipler Sklerose vor allem im Hinblick auf Fatigue, depressive Symptome und biologische Marker untersucht. Wir finden in mehreren randomisierten kontrollierten Studien, also Studien mit zufälliger Zuteilung zu Behandlungs- und Kontrollgruppen, erste konsistente Hinweise auf klinisch relevante Effekte. Besonders häufig untersucht wurde eine Dosierung von 500 mg täglich über etwa 12 Wochen. In einer doppelblinden, placebokontrollierten Studie, bei der weder Teilnehmer noch Forschende wussten, wer das Präparat erhält, zeigte sich eine signifikante Verbesserung der Fatigue, gemessen mit der Fatigue Severity Scale, sowie depressiver Symptome, erfasst mit dem Beck-Depressionsinventar [3].
Neben diesen subjektiven Parametern wurden auch Veränderungen auf biologischer Ebene beobachtet. Mehrere Studien zeigen, dass Coenzym Q10 Marker des oxidativen Stresses reduzieren kann. Ein Beispiel ist Malondialdehyd, ein Abbauprodukt geschädigter Zellmembranen, dessen Werte unter Supplementierung sinken. Gleichzeitig steigt die Aktivität körpereigener Schutzsysteme wie der Superoxiddismutase, ein Enzym, das freie Radikale neutralisiert [4]. Diese Effekte wurden sowohl bei Dosierungen von 500 mg als auch bei 200 mg täglich beschrieben, wobei höhere Dosierungen in einigen Untersuchungen konsistentere Ergebnisse zeigen.
Auch entzündliche Prozesse scheinen beeinflusst zu werden. In einer kontrollierten Studie führte die Einnahme von Coenzym Q10 zu einer Reduktion proinflammatorischer Zytokine wie TNF-α und IL-6. Zytokine sind Botenstoffe des Immunsystems, die Entzündungsreaktionen steuern. Gleichzeitig wurde das Enzym MMP-9 reduziert, das an Gewebeabbauprozessen beteiligt ist [5]. In einer weiteren Studie mit Patienten, die zusätzlich Interferon-β-1a erhielten, zeigte sich bereits nach drei Wochen bei 200 mg täglich eine Verschiebung des Zytokinprofils in Richtung eines entzündungshemmenden Musters sowie eine Verbesserung von Fatigue- und Schmerzwerten [6].
Wenn wir diese Ergebnisse zusammenführen, entsteht ein in sich stimmiges Bild. Coenzym Q10 wirkt auf mehreren Ebenen gleichzeitig. Es unterstützt die Energieproduktion in den Zellen, reduziert oxidativen Stress und beeinflusst entzündliche Prozesse. Diese biologischen Effekte spiegeln sich in einigen Studien auch in einer Verbesserung von Symptomen wie Fatigue und depressiver Stimmung wider. Eine aktuelle systematische Übersichtsarbeit, also eine zusammenfassende Auswertung mehrerer Studien, bestätigt diese Tendenz und weist darauf hin, dass insbesondere höhere Dosierungen über mehrere Wochen mit stabileren Effekten verbunden sind [7].
Gleichzeitig ist es wichtig, die Aussagekraft der bisherigen Studien realistisch einzuordnen. Viele Untersuchungen wurden mit überschaubaren Teilnehmerzahlen durchgeführt und über einen begrenzten Zeitraum beobachtet. Dennoch liefern sie wertvolle Hinweise und eine solide Grundlage für weitere Forschung. Insgesamt zeigt sich, dass Coenzym Q10 ein vielversprechender Ansatz in der begleitenden Betrachtung von Multipler Sklerose sein kann, dessen Potenzial derzeit weiter wissenschaftlich untersucht wird.
Wirkung von Q10 auf Fatigue, Entzündung und Lebensqualität
Coenzym Q10 zeigt in Studien zur Multiplen Sklerose vor allem bei Symptomen wie Fatigue, also einer anhaltenden Erschöpfung, sowie bei entzündlichen Prozessen interessante Effekte. Wir sehen, dass insbesondere die Kombination aus verbesserter Energieproduktion in den Mitochondrien und reduzierter oxidativer Belastung eine zentrale Rolle spielt. Fatigue entsteht bei Multipler Sklerose unter anderem durch einen gestörten Energiestoffwechsel in den Nervenzellen. Indem Coenzym Q10 hier als Bestandteil der zellulären Energiegewinnung wirkt, kann es dazu beitragen, diese Prozesse zu stabilisieren [8].
Parallel dazu beeinflusst Coenzym Q10 entzündliche Signalwege. Studien zeigen, dass unter Supplementierung proinflammatorische Zytokine wie TNF-α und IL-6 reduziert werden können. Diese Botenstoffe sind maßgeblich an der Aufrechterhaltung chronischer Entzündungsprozesse beteiligt. Gleichzeitig wurde in einigen Untersuchungen eine Zunahme entzündungshemmender Zytokine beobachtet, was auf eine Verschiebung des Immungleichgewichts hinweist [9]. Diese immunmodulatorischen Effekte gelten als wichtiger Ansatzpunkt, da Entzündung eine zentrale Rolle in der Krankheitsaktivität der Multiplen Sklerose spielt.
Auch im Hinblick auf die Lebensqualität zeigen sich relevante Zusammenhänge. In klinischen Studien berichten Teilnehmer unter Coenzym Q10 nicht nur über eine Reduktion von Fatigue, sondern auch über Verbesserungen in Bereichen wie Stimmung, Schmerzempfinden und allgemeinem Wohlbefinden. Diese Veränderungen werden häufig mit standardisierten Fragebögen erfasst, die verschiedene Dimensionen der Lebensqualität abbilden [10]. Besonders deutlich treten diese Effekte in Studien mit höheren Dosierungen und längerer Einnahmedauer hervor.
Wenn wir diese Ergebnisse zusammenführen, wird deutlich, dass Coenzym Q10 nicht nur auf molekularer Ebene wirkt, sondern sich diese Effekte in bestimmten klinischen Symptomen widerspiegeln können. Die Verbesserung von Energieverfügbarkeit, die Reduktion von oxidativem Stress und die Modulation von Entzündungsprozessen greifen ineinander und können gemeinsam zu einer spürbaren Entlastung im Alltag beitragen. Gleichzeitig bleibt die individuelle Ausprägung dieser Effekte unterschiedlich, was die Bedeutung einer differenzierten Betrachtung unterstreicht.
Grenzen der Studienlage und Einordnung der Coenzym Q10 Supplementierung
Coenzym Q10 zeigt in den bisherigen Studien bei Multipler Sklerose ein konsistentes Bild in Bezug auf biologische Effekte und bestimmte Symptome. Gleichzeitig ist es wichtig, die vorhandene Datenlage differenziert einzuordnen. Viele der vorliegenden Studien sind randomisierte kontrollierte Studien, also methodisch hochwertige Untersuchungen, umfassen jedoch oft eher kleinere Patientengruppen und beobachten die Effekte über Zeiträume von wenigen Wochen bis Monaten. Das bedeutet nicht, dass die Ergebnisse weniger relevant sind, sondern dass sie vor allem Aussagen über kurzfristige Effekte ermöglichen [11].
Ein weiterer Aspekt betrifft die untersuchten Endpunkte. In vielen Studien stehen sogenannte weiche Endpunkte im Vordergrund, also subjektiv erlebte Symptome wie Fatigue, Stimmung oder Lebensqualität. Diese sind für Betroffene hoch relevant, lassen sich jedoch schwerer objektiv messen als sogenannte harte Endpunkte wie Schubrate oder Veränderungen im MRT, also bildgebenden Verfahren des Gehirns. Für diese langfristigen Krankheitsparameter liegen derzeit noch weniger Daten vor [12].
Auch die Dosierung und Dauer der Supplementierung variieren zwischen den Studien. Während einige Untersuchungen mit 200 mg täglich arbeiten, zeigen andere Studien mit 500 mg konsistentere Effekte. Gleichzeitig ist noch nicht abschließend geklärt, welche Dosierung langfristig optimal ist und wie sich unterschiedliche Einnahmezeiträume auf die Ergebnisse auswirken [13]. Hinzu kommt, dass die Aufnahme von Coenzym Q10 ins zentrale Nervensystem begrenzt sein kann, was für die Interpretation der Effekte ebenfalls eine Rolle spielt.
Wenn wir diese Punkte zusammen betrachten, ergibt sich ein ausgewogenes Bild. Die bisherigen Studien liefern überzeugende Hinweise auf biologische und symptomatische Effekte, insbesondere im Bereich Fatigue, Entzündung und oxidativer Stress. Für die Praxis bedeutet das: Coenzym Q10 kann als ergänzender Ansatz betrachtet werden, dessen Einsatz individuell geprüft und im Kontext des gesamten Therapiekonzepts bewertet werden sollte.
Fazit: Was wir daraus ableiten können
Wenn wir die Studienlage, die biologischen Mechanismen und die klinischen Beobachtungen zusammenführen, entsteht ein klares Bild: Coenzym Q10 ist kein Wundermittel, aber ein sinnvoller und wissenschaftlich plausibler Baustein, der bei Multipler Sklerose gezielt an mehreren zentralen Prozessen ansetzt. Wir sehen Effekte auf die Energieproduktion in den Zellen, auf oxidativen Stress und auf entzündliche Prozesse. Gleichzeitig zeigen Studien, dass insbesondere Symptome wie Fatigue und depressive Verstimmungen positiv beeinflusst werden können.
Für uns ergibt sich daraus eine konkrete Konsequenz: Wir sollten eine längerfristige Supplementierung mit Coenzym Q10 unbedingt in Betracht ziehen. Uns zwar als einen Baustein in der selbstbestimmten lebensstilorientierten Behandlung der MS, der individuell geprüft und sinnvoll integriert werden kann. Dabei lohnt es sich, den Blick zu weiten. Coenzym Q10 wirkt nicht nur im Kontext von Multipler Sklerose, sondern spielt auch bei kardiovaskulären Erkrankungen und im fortgeschrittenen Lebensalter eine wichtige Rolle für Energie, Zellschutz und Vitalität.
Unser Eindruck aus der aktuellen Forschung ist klar: Wer beginnt, die eigenen gesundheitlichen Stellschrauben besser zu verstehen und gezielt zu nutzen, kann mehr Einfluss nehmen, als oft angenommen wird. Coenzym Q10 kann dabei ein sinnvoller erster Schritt sein.
Wer tiefer in diese und andere Zusammenhänge eintauchen möchte, findet auf Life-SMS | Lebensstilmaßnahmen bei MS eine Vielzahl fundierter Beiträge rund um Multiple Sklerose, Mikronährstoffe und ganzheitliche Ansätze.
Referenzen
[1] Nährstoffallianz DSGIP. Coenzym Q10. https://naehrstoffallianz.dsgip.de/naehrstoff/q10/
[2] LSMS.Info DSGIP. Coenzym Q10. https://lsms.dsgip.de/ernahrung/mikronahrstoffe/coenzym-q10/
[3] Sanoobar M, Dehghan P, Khalili M et al. Coenzyme Q10 as a treatment for fatigue and depression in multiple sclerosis patients: A double blind randomized clinical trial. Nutr Neurosci. 2016;19:138–143.
[4] Sanoobar M, Eghtesadi S, Azimi A et al. Coenzyme Q10 supplementation reduces oxidative stress and increases antioxidant enzyme activity in patients with relapsing–remitting multiple sclerosis. Int J Neurosci. 2013;123:776–78
[5] Sanoobar M, Eghtesadi S, Azimi A et al. Coenzyme Q10 supplementation ameliorates inflammatory markers in patients with multiple sclerosis: a double blind, placebo controlled randomized clinical trial. Nutr Neurosci. 2015;18:169–176.
[6] Moccia M, Capacchione A, Lanzillo R et al. Coenzyme Q10 supplementation reduces peripheral oxidative stress and inflammation in interferon-β1a-treated multiple sclerosis. Ther Adv Neurol Disord. 2019;12.
[7] Salekzamani S, Pakkhesal S, Babaei M et al. Coenzyme Q10 supplementation in multiple sclerosis: A systematic review. Mult Scler Relat Disord. 2024;93:106212.
[8] Mehrabani S, Askari G, Miraghajani M et al. Effect of coenzyme Q10 supplementation on fatigue: A systematic review of interventional studies. Complement Ther Med. 2019;43:181–187.
[9] Moccia M, Capacchione A, Lanzillo R et al. Coenzyme Q10 supplementation reduces peripheral oxidative stress and inflammation in interferon-β1a-treated multiple sclerosis. Ther Adv Neurol Disord. 2019;12.
[10] Salekzamani S, Pakkhesal S, Babaei M et al. Coenzyme Q10 supplementation in multiple sclerosis: A systematic review. Mult Scler Relat Disord. 2024;93:106212.
Grafik
Eigene Darstellung mit KI-Unterstützung auf Basis der im Artikel genannten wissenschaftlichen Quellen zu Coenzym Q10, Energiestoffwechsel und Zellschutz. DSGiP 2026
Und wenn Sie helfen wollen, dass Life-SMS Ihnen weiterhin wertvolle Informationen bereitstellen kann, dass unser Projekt weiterlebt, unterstützen Sie uns über drei einfache Wege!
 |
 |









Du muss angemeldet sein, um einen Kommentar zu veröffentlichen.