von Kirsten
Calcium (auch Kalzium) ist gut für die Knochen. Das weiß doch jedes Kind! 99 % des Calcium-Gehaltes im menschlichen Körper (und das ist in etwa 1 kg) ist tatsächlich den Knochen und Zähnen zuzuschreiben [1], [2]. Das restliche Prozent hat innerhalb einer Körperzelle (intrazellulär) bzw. außerhalb (interzellulär) verschiedene Aufgaben. Deshalb unterscheiden sich die Calcium-Konzentrationen je nach Wirkort: Außerhalb der Zellen ist die Konzentration an Calcium-Ionen viele Tausend-mal höher als innerhalb einer Zelle [3], [4]. Kommt es zu größeren bzw. langfristigen Veränderungen des Calcium-Haushalts, wird dies mit verschiedenen Beschwerden bzw. Erkrankungen assoziiert. So erscheint es nicht verwunderlich, dass eine unzureichende bzw. fehlerhafte Regulation von Calcium z.T. auch mit neurodegenerativen Erkrankungen wie der MS assoziiert wird.
Aufgaben
Calcium ist im Körper an sämtlichen Signalwegen und Zellfunktionen beteiligt und wirkt daher oftmals als Botenstoff. Es beeinflusst beispielsweise die Blutgerinnung und ist an der Erhaltung der Zellmembranen beteiligt. Es greift in die Signalkaskade verschiedener Prozesse ein, wie z.B. dem Glykogen-Stoffwechsel (Glykogen ist eine Kohlenhydrat-Speicherform), der Zellteilung, der Aktivierung von Enzymen und Hormonen [2].
Darüber hinaus ist Calcium an der Erregung von Nerven und Muskeln beteiligt [1] und hält somit u.a. die Funktion von Herz und Gehirn aufrecht. Calcium erfüllt eine wichtige Funktion bei der Reifung von Oligodendrozyten-Vorläufer-Zellen [3]. Oligodendrozyten zählen zu den Gliazellen – und sind somit nur im zentralen Nervensystem anzutreffen. Sie umwickeln Axone von Nervenzellen und sind an deren Energieversorgung beteiligt. Darüber hinaus bilden sie die isolierende Myelinscheide und sind daher von großer Bedeutung für die Nervengesundheit [5].
Wird Nervengewebe verletzt, kommt es zu höheren extrazellulären Calcium-Konzentrationen. Diese werden von Microglia (den Immunzellen des Nervensystems) erkannt, die sich daraufhin zum Ort der Läsion begeben [3], um dort Abfallstoffe und Zellreste zu beseitigen und damit die neuronale Plastizität stärken.
Calcium spielt für viele Funktionen in den verschiedensten Zellen eine große Rolle. So verwundert es wenig, dass es u.a. die Aktivierung, die Adhäsion und die Migration von Immunzellen reguliert [6].
Calcium ist maßgeblich für ein gutes Funktionieren der Blut-Hirn-Schranke (BHS) verantwortlich, in dem es bestimmte Calcium-abhängige Proteine («Cadherine») stimuliert, die wiederum zur Stabilisierung von Zell-Zell-Kontakten benötigt werden [7], [8] und damit der «Abdichtung» der Blut-Hirn-Schranke dienen.
Fehlerhafte Regulation des Calcium-Haushalts
Ein ungenügende Calcium-Konzentration würde demnach zu einer verringerten Abdichtung der Blut-Hirn-Schranke führen. Allerdings führen auch stark erhöhte Calcium-Konzentrationen (wie man sie z.B. direkt vor einem Schlaganfall im Blut vorfindet) zum verstärkten Aktivieren eines Enzyms, das wiederum die Funktionalität der Blut-Hirn-Schranke beeinträchtigt und damit durchlässiger für verschiedene Stoffe bzw. Zellen gestaltet [9].
Ein Zuviel an extrazellulärem Calcium wirkt zudem als Entzündungsreiz. Dies ist insbesondere dann der Fall, wenn die lokale Calciumkonzentration so hoch ist, dass sie nicht mehr in der Gewebsflüssigkeit gelöst bleiben kann und folglich auskristallisiert [10].
Dass erhöhte Calcium-Konzentrationen im Zytoplasma mit einer erhöhten Degeneration von Nervenzellen assoziiert werden, wurde bereits in verschiedenen Studien festgestellt [11], [12], [13]. Erhöhte Calcium-Werte im Blut (Hyperkalzämie) können sich u.a. in Muskelschwäche, erhöhter Ermüdbarkeit, Konzentrationsstörungen oder Nervosität äußern bis hin zur Depression. Es kann außerdem zu Verstopfung und Übelkeit kommen [14]. Einige diese Symptome dürften Ihnen wahrscheinlich direkt nach einer Stoßtherapie begegnet sein – da die hoch dosierten Glucocorticoide u.a. für das verstärkte Freisetzen von Calcium aus den Knochen verantwortlich sind und damit eine Zeit lang die Calcium-Blutkonzentration erhöhen – bevor das Calcium über den Urin ausgeschieden wird. Dem gegenüber äußern sich erniedrigte Calcium-Werte u.a. in Muskelkrämpfen sowie Kribbeln in Lippen, Fingern, Zehen [15]. Insgesamt ist die Muskulatur eher steif und kann sich als Rigor oder Spastik äußern [16] – und ist damit gar nicht so untypisch bei MS. In beiden Fällen können auch Probleme mit der Nebenschilddrüse auftreten. (Für den Unterschied zwischen Rigor und Spastik siehe [17].)
Calcium ist an vielen Prozessen im Körper beteiligt. Sein Regulationssystem ist daher sehr komplex und von vielen Faktoren abhängig. Calcium beeinflusst beispielsweise die Ausschüttung von Neurotransmittern und -hormonen. Dies gelingt u.a. durch das Konzentrationsgefälle, das zwischen den Zellen und dem Zellinneren herrscht. Fließt z.B. viel Calcium in die Zelle, um bestimmte Aktionen auszulösen, muss das Calcium danach auch wieder schnell zurückfließen können. Gelingt dies nicht bzw. nur unzureichend, leiden unsere Nerven darunter. Ursachen hierfür können sein: Schäden der Zellmembranen, Veränderungen in der Struktur von Calcium-abhängigen Rezeptoren bzw. Ionenkanälen oder auch Schäden an Mitochondrien (den Kraftwerken der Zelle) [3].
Dass eine Fehlregulation von Calcium bei MS (ebenso wie auch bei anderen neurodegenerativen Erkrankungen) eine nicht zu unterschätzende Rolle spielt, ist seit einigen Jahren auch der Wissenschaft bekannt. Forscher untersuchen verschiedenste Aspekte von Calcium hinsichtlich des MS-Krankheitsgeschehens sowie neuer pharmakologischer Ansatzpunkte. So wurden z.B. kürzlich klinische Studien zum Einsatz von Antihistaminika (Antiallergika) auf die Nervengesundheit bei MS untersucht [18], [19] – denn diese unterbinden an bestimmten Stellen im Körper die Calcium-Freisetzung. Bei der schubförmigen MS wurde ein re-myelinisierender Effekt festgestellt – wobei die Patienten unter Medikament-bedingter Fatigue litten. Dem gegenüber musste jedoch die Studie bei progressiver MS abgebrochen werden, da sich die körperlichen Einschränkungen während der Einnahme des Präparats deutlich verschlechtert hatten. Verschiedene MS-Typen könnten demzufolge unterschiedliche «Problemstellen» im Calcium-Haushalt haben und bedürften daher möglicherweise unterschiedlicher Behandlung.
Neuroprotektive Faktoren: Modulation des Calcium-Haushalts
Da Calcium lebenswichtig ist, sollte eine genügende Versorgung über die Nahrung sichergestellt werden. Eine zu hohe Aufnahme an Calcium ist mit verschiedenen körperlichen Risiken verbunden – im Bereich der Nervengesundheit, aber beispielsweise auch mit dem Auftreten von Herzerkrankungen [20]. Bitte beachten Sie hierbei, dass einigen Fertigprodukten Calcium-Präparate zugesetzt werden – als Farbstoff, Trennmittel, Stabilisator, Konservierungsmittel, etc. – z.B. um die Bildung einer knusprigen Panade zu unterstützen [21], [22] (siehe hierzu die Liste der E-Nummern [23]).
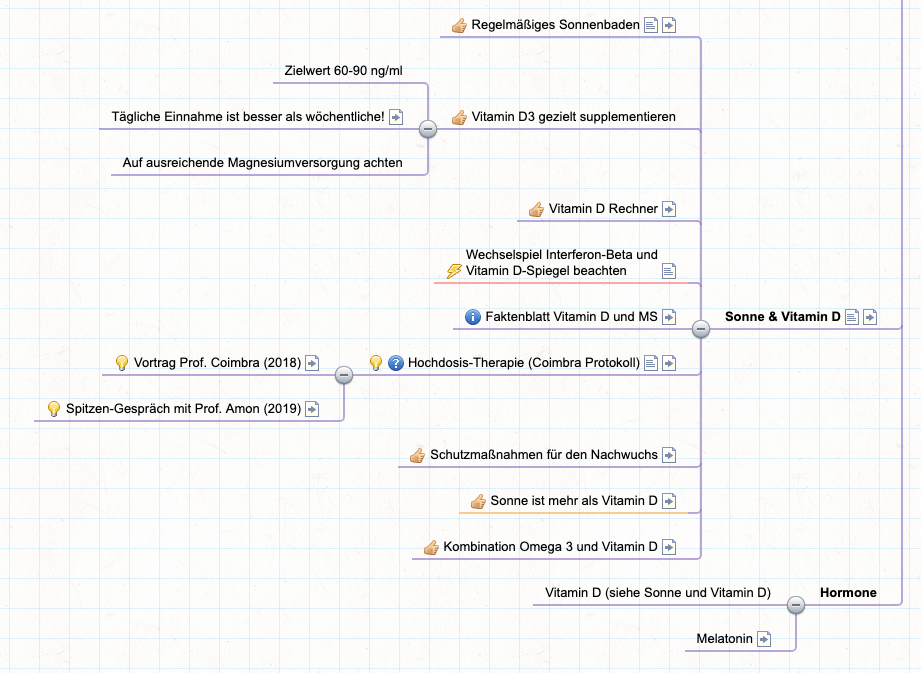
Gerade bei neurodegenerativen Erkrankungen sollte man aber vor allem auf eine gute Versorgung von Vitamin D achten. Denn es setzt Stoffwechselprozesse in Gang, die die Aufnahme von Calcium im Darm steuern, den Einbau von Calcium in die Knochen sowie die Calcium-Ausscheidung über die Nieren reguliert [24]. Nahrungsergänzung mit Vitamin-D-Präparaten führt gemäß Fachliteratur zu einer verringerten Expression spannungsabhängiger Calcium-Kanäle im Hippocampus und wirkt dadurch auch neuroprotektiv [25]. Für ein gutes Funktionieren des Vitamin-D- (und damit auch des Calcium-)Stoffwechsels benötigt der Körper außerdem Magnesium [26].
Auch Vitamin C gilt als nervenschützend, in dem es u.a. die Ausschüttung von Neurotransmittern sowie die Funktionalität der Calcium-Kanäle reguliert [27].
Körperliche Bewegung beeinflusst ebenfalls den Calcium-Haushalt, was sich u.a. in der Knochendichte, der Knochenstärke, der Ausscheidung von Calcium über die Nieren oder auch der Calcium-Aufnahme im Darm widerspiegelt [28].
Sogar therapeutisch eingesetzte Kälte scheint einen positiven Einfluss auf den Calcium-Haushalt zu haben. Calcium-Konzentrationen im Blut waren einer Studie zufolge 48 Stunden nach der kryotherapeutischen Behandlung deutlich verringert gegenüber der Kontrollgruppe [29]. In einem Tierversuch konnte sogar eine verstärkte Knochenbildung bei Knochenbrüchen nach Kälteeinwirkung festgestellt werden (die wiederum mit der Aktivierung von knochenreparierenden Osteoblasten durch Calcium sowie dem Einbau von Calcium in die Knochen zusammenhängt) [30]. Eine andere Studie untersuchte den Effekt der Kältetherapie auf Spastik im Wadenbereich. Die Resultate zeigten eine deutliche Reduktion der Spastik durch die Kombination Physiotherapie und Kälteeinwirkung gegenüber der physiotherapeutischen Behandlung ohne Kälteeinwirkung [31].
Auch Taurin reguliert den Calcium-Haushalt und wirkt als Neuromodulator [32]. Es erhöhte außerdem die Funktionsfähigkeit der Mitochondrien [33]. Taurin ist ein starkes Antioxidanz und wirkt entzündungshemmend [34]. Es kommt vor allem in tierischen Lebensmitteln sowie Meeresfrüchten vor.
Der neuroprotektive und re-myelinisierende Effekt von Cannabidiol (CBD, ein Cannabinoid) wurde bereits vor über 15 Jahren beschrieben [35]. Dieser Effekt beruht u.a. darauf, dass ein Signalweg unterbrochen wird, der Calcium in die Nervenzellen einströmen lässt und die mitochondriale Aktivität erhöht.
Fazit
Calcium ist ein wichtiger Botenstoff und spielt daher bei vielen Prozessen in unserem Körper eine große Rolle. Störungen im Calcium-Haushalt werden u.a. mit neurodegenerativen Erkrankungen assoziiert.
Der Calcium-Haushalt kann positiv beeinflusst werden durch Mikronährstoffe wie Vitamin D, Magnesium oder Vitamin C. Auch körperliche Bewegung und der Einsatz therapeutischer Kälte sowie die Zufuhr von Taurin oder Cannabidiol nehmen positiven Einfluss auf den Calcium-Haushalt.
Lassen Sie also bei der nächsten Blutuntersuchung neben dem Vitamin-D-Spiegel auch den Calcium-Spiegel messen und supplementieren nur bei einem Calcium-Mangel. Bei hohen Calcium-Spiegeln ernähren Sie sich entsprechend calciumarm.
Vertiefende Informationen, Mangelfaktoren, Gegenanzeigen und Dosierungsinformationen finden Sie bei unserem Schwesterprojekt der NährstoffAllianz: Kalzium – Die NährstoffAllianz
Achtung:
Calcium und Vitamin D-Spiegel hängen über das Parathormon eng zusammen. Sehr hohe Vitamin-D-Dosen (deutlich über 10.000 I.E./täglich über einen längeren Zeitraum) können zu einem erhöhten Calcium-Spiegel im Blut führen und damit im Ernstfall zur Hyperkalzämie.
Lesen Sie dazu unbedingt diesen Artikel:
Vitamin-D-Hochdosistherapie: Anmerkungen zum Coimbra-Protokoll | Life-SMS
Bildquelle
Calciumreiche natürliche Lebensmittel
Bild erstellt mit KI-Tool DALL-E im März 2025.
Referenzen
[1] P. Hundehege, L. Epping, and S. Meuth, ‘Calcium Homeostasis in Multiple Sclerosis’, Neurology International Open, vol. 01, no. 03, pp. E127–E135, Jun. 2017, doi: 10.1055/s-0043-109031.
[2] ‘Calcium’, Wikipedia. Feb. 12, 2025. Accessed: Feb. 15, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Calcium&oldid=253271516#Funktionen_im_Organismus
[3] M. Enders, T. Heider, A. Ludwig, and S. Kuerten, ‘Strategies for Neuroprotection in Multiple Sclerosis and the Role of Calcium’, Int J Mol Sci, vol. 21, no. 5, p. 1663, Feb. 2020, doi: 10.3390/ijms21051663.
[4] S. C. Bondy, ‘Intracellular calcium and neurotoxic events’, Neurotoxicology and Teratology, vol. 11, no. 6, pp. 527–531, Nov. 1989, doi: 10.1016/0892-0362(89)90032-9.
[5] ‘Oligodendrozyt’, Wikipedia. Apr. 19, 2024. Accessed: Feb. 15, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Oligodendrozyt&oldid=244190683
[6] ‘Calciumregulierung im Immunsystem’, CORDIS | European Commission. Accessed: Feb. 16, 2025. [Online]. Available: https://cordis.europa.eu/article/id/151034-calcium-regulation-in-the-immune-system/de
[7] ‘Cadherine’. Accessed: Feb. 16, 2025. [Online]. Available: https://www.spektrum.de/lexikon/neurowissenschaft/cadherine/1800
[8] ‘Cadherine’, Wikipedia. Jan. 01, 2024. Accessed: Feb. 16, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Cadherine&oldid=240746383
[9] C. Cui et al., ‘Structural basis of human NOX5 activation’, Nat Commun, vol. 15, no. 1, p. 3994, May 2024, doi: 10.1038/s41467-024-48467-y.
[10] ‘Kalzium als Entzündungsreiz’. Accessed: Feb. 21, 2025. [Online]. Available: https://www.leipzig.de//newsarchiv/news/kalzium-als-entzndungsreiz
[11] F. Borbolis, C. Ploumi, and K. Palikaras, ‘Calcium-mediated regulation of mitophagy: implications in neurodegenerative diseases’, npj Metab Health Dis, vol. 3, no. 1, pp. 1–19, Feb. 2025, doi: 10.1038/s44324-025-00049-2.
[12] M. E. Witte et al., ‘Calcium Influx through Plasma-Membrane Nanoruptures Drives Axon Degeneration in a Model of Multiple Sclerosis’, Neuron, vol. 101, no. 4, pp. 615-624.e5, Feb. 2019, doi: 10.1016/j.neuron.2018.12.023.
[13] E. Pchitskaya, E. Popugaeva, and I. Bezprozvanny, ‘Calcium signaling and molecular mechanisms underlying neurodegenerative diseases’, Cell Calcium, vol. 70, pp. 87–94, Mar. 2018, doi: 10.1016/j.ceca.2017.06.008.
[14] ‘Hyperkalzämie’, Wikipedia. Nov. 24, 2024. Accessed: Feb. 15, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Hyperkalz%C3%A4mie&oldid=250644395
[15] ‘Hypokalzämie’, Wikipedia. Nov. 05, 2024. Accessed: Feb. 15, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Hypokalz%C3%A4mie&oldid=250056164
[16] ‘Spasticity with hypocalcemia: Does spasticity have a metabolic determinant?’ Accessed: Mar. 04, 2025. [Online]. Available: http://www.medicaljournals.se/jrm/content/html/10.2340/16501977-1862
[17] ‘Rigor & Spastik: Das sind die Unterschiede | spastikinfo.de’, SpastikInfo. Accessed: Mar. 04, 2025. [Online]. Available: https://www.spastikinfo.de/spastik-was-ist-das/rigor-und-spastik/
[18] University of California, San Francisco, ‘A Phase II Randomized, Double-Blind, Parallel-Group, Placebo Controlled Crossover Trial to Assess the Efficacy, Safety, Tolerability, and Pharmacokinetics of Clemastine Fumarate as a Remyelinating Agent in Multiple Sclerosis’, clinicaltrials.gov, Clinical trial registration NCT02040298, Sep. 2021. Accessed: Mar. 04, 2025. [Online]. Available: https://clinicaltrials.gov/study/NCT02040298
[19] National Institute of Allergy and Infectious Diseases (NIAID), ‘Targeting Residual Activity By Precision, Biomarker-Guided Combination Therapies of Multiple Sclerosis (TRAP-MS)’, clinicaltrials.gov, Clinical trial registration NCT03109288, Feb. 2025. Accessed: Mar. 04, 2025. [Online]. Available: https://clinicaltrials.gov/study/NCT03109288
[20] S. Weiß, ‘SonnenAllianz – Vitamin D, Kalzium und die Sango Koralle’, SonnenAllianz. Accessed: Feb. 22, 2025. [Online]. Available: https://sonnenallianz.spitzen-praevention.com/2020/04/30/vitamin-d-kalzium-und-die-sango-koralle/
[21] ‘Liste der E-Nummern’, Wikipedia. Aug. 13, 2024. Accessed: Feb. 22, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Liste_der_E-Nummern&oldid=247666923
[22] X. Wang et al., ‘Preparation and characterization of calcium-binding starch and its application in microwaveable pre-fried foods’, Food Hydrocolloids, vol. 156, p. 110328, Nov. 2024, doi: 10.1016/j.foodhyd.2024.110328.
[23] ‘Liste der E-Nummern’, Wikipedia. Aug. 13, 2024. Accessed: Feb. 28, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Liste_der_E-Nummern&oldid=247666923
[24] J. Dötsch, ‘Vitamin-D-Stoffwechsel’, Pädiatrie up2date, vol. 09, no. 04, pp. 343–352, Nov. 2014, doi: 10.1055/s-0034-1377755.
[25] L. D. Brewer, V. Thibault, K. C. Chen, M. C. Langub, P. W. Landfield, and N. M. Porter, ‘Vitamin D hormone confers neuroprotection in parallel with downregulation of L-type calcium channel expression in hippocampal neurons’, J Neurosci, vol. 21, no. 1, pp. 98–108, Jan. 2001, doi: 10.1523/JNEUROSCI.21-01-00098.2001.
[26] ‘Ein wichtiger Vitamin D-Cofaktor: Magnesium’, SonnenAllianz. Accessed: Feb. 22, 2025. [Online]. Available: https://sonnenallianz.spitzen-praevention.com/sonne-und-gesundheit/vitamin-d/vitamin-d-co-faktor-magensium/
[27] V. J. Clemente-Suárez et al., ‘The Interplay of Sports and Nutrition in Neurological Health and Recovery’, J Clin Med, vol. 13, no. 7, p. 2065, Apr. 2024, doi: 10.3390/jcm13072065.
[28] N. Charoenphandhu, ‘PHYSICAL ACTIVITY AND EXERCISE AFFECT INTESTINAL CALCIUM ABSORPTION: A PERSPECTIVE REVIEW’, vol. 7, no. 1, 2007.
[29] M. Rossato, E. de Souza Bezerra, D. A. de Ceselles Seixas da Silva, T. Avila Santana, W. Rafael Malezam, and F. P. Carpes, ‘Effects of cryotherapy on muscle damage markers and perception of delayed onset muscle soreness after downhill running: A Pilot study’, Revista Andaluza de Medicina del Deporte, vol. 8, no. 2, pp. 49–53, Jun. 2015, doi: 10.1016/j.ramd.2014.07.003.
[30] M. Zakaria et al., ‘Decoding Cold Therapy Mechanisms of Enhanced Bone Repair through Sensory Receptors and Molecular Pathways’, Biomedicines, vol. 12, no. 9, Art. no. 9, Sep. 2024, doi: 10.3390/biomedicines12092045.
[31] N. M. Abdelhakiem, T. H. Mahmoud, H. M. Saleh, H. M. Alsaid, S. Salem, and M. M. El Semary, ‘Effect of cryotherapy in controlling spasticity of calf muscles in patients with multiple sclerosis’, NeuroRehabilitation, vol. 54, no. 4, pp. 653–661, Jun. 2024, doi: 10.3233/NRE-240006.
[32] T. M. Foos and J.-Y. Wu, ‘The Role of Taurine in the Central Nervous System and the Modulation of Intracellular Calcium Homeostasis’, Neurochem Res, vol. 27, no. 1, pp. 21–26, Feb. 2002, doi: 10.1023/A:1014890219513.
[33] A. El Idrissi, ‘Taurine increases mitochondrial buffering of calcium: role in neuroprotection’, Amino Acids, vol. 34, no. 2, pp. 321–328, Feb. 2008, doi: 10.1007/s00726-006-0396-9.
[34] ‘Taurin’, Wikipedia. Feb. 08, 2025. Accessed: Feb. 22, 2025. [Online]. Available: https://de.wikipedia.org/w/index.php?title=Taurin&oldid=253127214
[35] Q. Liu, M. Bhat, W. D. Bowen, and J. Cheng, ‘Signaling Pathways from Cannabinoid Receptor-1 Activation to Inhibition of N-Methyl-d-Aspartic Acid Mediated Calcium Influx and Neurotoxicity in Dorsal Root Ganglion Neurons’, J Pharmacol Exp Ther, vol. 331, no. 3, pp. 1062–1070, Dec. 2009, doi: 10.1124/jpet.109.156216.
Und wenn Sie helfen wollen, dass Life-SMS Ihnen weiterhin wertvolle Informationen bereitstellen kann, dass unser Projekt weiterlebt, unterstützen Sie uns über drei einfache Wege!
Sie wollen auf dem Laufenden bleiben? Dann registrieren Sie sich doch gerne als “Follower” dieses Newsfeed! Rechts oben auf dieser Seite.
Gefällt mir Wird geladen …













Du muss angemeldet sein, um einen Kommentar zu veröffentlichen.